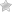Реактивный панкреатит у взрослых и детей: симптомы, диагностика и способы лечения
Реактивный панкреатит – острый воспалительный процесс поджелудочной железы. Болезнь быстро прогрессирует. При появлении первых симптомов нужно немедленно реагировать и начинать лечение.
Заболевание чаще диагностируют у женщин, но даже маленькие дети страдают от реактивного панкреатита. Чтобы не столкнуться с осложнениями, стоит разобраться в особенностях патологического процесса, нюансах лечения и профилактики.
Что такое реактивный панкреатит
Реактивный панкреатит характеризуется стремительным развитием воспаления поджелудочной железы. Этот процесс сопровождается болезненными ощущениями, симптомами интоксикации, расстройствами пищеварительного тракта. Другими словами, реактивный панкреатит – реакция поджелудочной на патологический процесс в этом органе. Если не медлить с лечением, можно восстановить работу железы, избавиться от неприятных симптомов.
Нужно понимать, что этот орган вырабатывает особый сок, который участвует в переваривании пищи в двенадцатиперстной кишке. Как только он попал в кишечник, происходит его активизация, соединение с кислым желудочным соком и едой.
Но определенные факторы могут способствовать тому, что эта жидкость, вырабатываемая поджелудочной, начинает активизироваться в самом органе. В итоге человек сталкивается с острым (реактивным) панкреатитом. Происходит переваривание поджелудочной железы соком, который она же вырабатывает.
При хроническом панкреатите наблюдается схожая картина, вот только симптомы появляются периодически. Признаки патологии могут проявиться из-за нарушения питания, употребления большого количества спиртного.
Часто развитие реактивного панкреатита связано с желчнокаменной болезнью. Но и другие патологии являются причинами появления этого заболевания.
Реактивный панкреатит развивается на фоне таких патологий:
- холецистит (воспаление желчного пузыря);
- гастрит в хронической форме (периодические рецидивы симптомов воспаления стенок желудка);
- язва желудка (локальный воспалительный процесс, разъедание слизистой);
- вирусные гепатиты (воспаление печени, связанное с вирусным заражением);
- дискинезия желчевыводящих путей (сбой процесса оттока желчи от печени по желчевыводящим путям);
- цирроз печени (необратимый патологический процесс);
- инфекционные процессы в кишечнике.
Повышается риск появления реактивного панкреатита, если неправильно питаться, отравиться грибами, бесконтрольно употреблять лекарственные средства, злоупотреблять алкоголем.
Ознакомиться с кодом по МКБ панкреатита можно ниже.

Симптоматика
Изначально человек сталкивается со вздутием живота, у него появляется отрыжка, изжога, чувство тяжести в желудке, начинает болеть в области пупка. Такие симптомы могут возникать и при развитии других заболеваний органов ЖКТ.
Реактивный панкреатит сопровождается и другой симптоматикой:
- повышение температуры тела;
- появление сильной тошноты, доходящей до рвоты (в выходящей массе видно непереваренные части пищи, желчь);
- болезненные ощущения в области пупка, переходящие на спину (наблюдается их стихание после рвоты);
- общая интоксикация, проявляющаяся в виде слабости, суставных болей.
Как только появились симптомы реактивного панкреатита, нужно начинать лечение. Без медицинской помощи стоит ожидать ухудшение состояния, ведь ферменты будут попадать в кровоток. В итоге появятся симптомы интоксикации в виде сильного повышения температуры, бледности кожного покрова, снижения артериального давления, учащения пульса.
Как диагностируется
При подозрении на развитие реактивного панкреатита стоит обратиться в клинику к гастроэнтерологу. Врач может назначить нижеперечисленные диагностические процедуры.
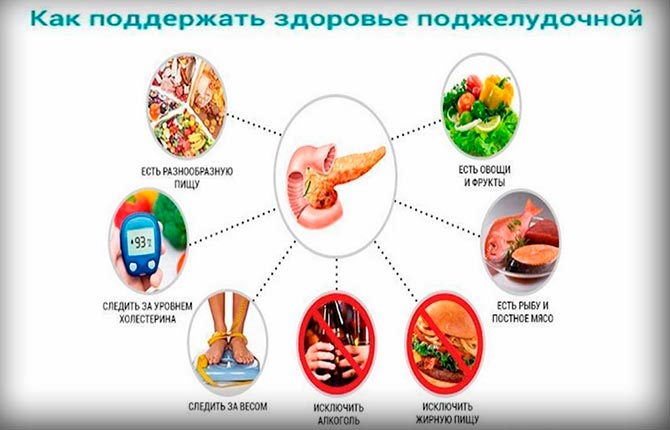
| Исследование | Суть |
| Анализ крови | Определить уровень ферментов поджелудочной железы |
| Анализ каловых масс | Исследование помогает определить уровень жира в кале, что позволяет оценить состояние системы пищеварения |
| УЗИ брюшной области | Дает возможность понять, в каком состоянии находится поджелудочная, образовались ли камни в желчном пузыре |
| КТ | Позволяет узнать о характере воспалительного процесса, площади поражения |
| МРТ | Всестороннее обследование органа |
Врач определяет необходимость проведения конкретного обследования. Зачастую, чтобы поставить диагноз, назначить грамотное лечение достаточно отправить пациента на сдачу анализа крови, кала и УЗИ.
Методы лечения
Лечение реактивного панкреатита направлено, в первую очередь, на устранение воспалительного процесса, симптомов интоксикации. Также потребуется восстановить нормальное выделение панкреатического сока. Но назначить лекарства должен врач. Лечение проходит под наблюдением профессионала.
В период острого течения болезни требуется поменять свое питание. Снять воспаление помогает лечебное голодание. Если не употреблять никакую пищу, уменьшится нагрузка не только на поджелудочную железу, но и на все органы ЖКТ. Лечебного голодания следует придерживаться около 1-2 дней. В этот период нужно пить воду и отвары из трав, способствующих снятию воспалительного процесса.
Далее можно постепенно вводить разные продукты и блюда в свое меню. Порции должны быть небольшими, а пищу лучше измельчать. Скорректировать питание поможет доктор.
Медикаментозная терапия
Оценив состояние поджелудочной железы, общее здоровье, доктор индивидуально для каждого пациента подбирает план лечения. Устранить симптомы реактивного панкреатита поможет медикаментозная терапия и коррекция питания. Лечение проводится с целью устранения воспалительного процесса, облегчения работы ослабленного органа и дальнейшего его восстановления.
Зачастую при реактивном панкреатите врачи назначают прием ферментных лекарств, спазмолитиков, обезболивающих. В более легких формах патологии пациенту могут выписать НПВС. Но может потребоваться и прием наркотических анальгетиков, если болезнь протекает тяжело.
Группы лекарств, которые часто назначаются при реактивном панкреатите:
- Спазмолитики. Приводят к расслаблению протоков воспаленного органа, желчевыводящих путей.
- Ферменты. Позволяют снизить нагрузку на поджелудочную железу, ведь выполняют за нее работу относительно выделения важных ферментов для переваривания пищи.
- Антибактериальные средства. Борются с инфекцией, если она была обнаружена при диагностике.
- Ветрогонные препараты. Рекомендованы для усиления перистальтики и профилактики застоя в кишечнике.
- Обезболивающие лекарства. Борются с воспалительным процессом, снижают болезненные ощущения.
Один из самых важных этапов лечения реактивного панкреатита – употребление ферментов. Для этого назначаются ферментные препараты. Когда воспаляется поджелудочная железа, ей не под силу выделять должное количество ферментов для нормального переваривания продуктов питания. Прием ферментных препаратов восполнит их дефицит, защитит от брожения пищи в кишечнике.
Иногда реактивный панкреатит появляется на фоне холелитиаза – образования камней в желчном пузыре. В таком случае врач может порекомендовать проведение эндоскопических процедур, которые подразумевают удаление образовавшихся конкрементов с помощью эндоскопического оборудования.
Оперативное вмешательство
Если не наблюдается улучшение состояние пациента от медикаментозного лечения, тогда показана полноценная операция. Она проводится, если ткани воспаленного органа при реактивном панкреатите начинают отмирать, образовался абсцесс, киста и другие гнойные осложнения. Обычно доктор удаляет часть тканей поджелудочной железы.
Основы питания
При реактивном панкреатите у взрослого или ребенка важно скорректировать питание. Диета поможет восстановить работу поджелудочной железы, привести в норму выработку ферментов, необходимых для пищеварения и усвоения пищи.
Если употреблять тяжелые продукты, жирные блюда, ослабленный орган будет нагружаться еще больше. Усилится выработка ферментов, но они не смогут проникнуть сквозь суженные протоки, поэтому будут скапливаться в воспаленном органе. Это еще больше ухудшит состояние поджелудочной.
Если человек ощущает тяжесть и боль в животе, появилась изжога, отрыжка, возможно, железа усиленно начала работать.
В период обострения панкреатита стоит отказаться от приема пищи и соблюдать лечебное голодание. Это поможет отдохнуть и немного восстановиться воспаленному органу. Обычно голодать рекомендуется 1-2 дня. Далее около недели придерживаться особой диеты. Она должна включать продукты, насыщенные углеводами. Порции должны быть небольшими, а вот питаться нужно часто.
Лучше измельчать приготовленные продукты, чтобы не нагружать органы ЖКТ.
Часто люди ошибочно полагают, что полезно употреблять наваристый куриный бульон, если появились проблемы с пищеварением. Но такое блюдо, наоборот, попадет под запрет при реактивном панкреатите. В нем содержится много животного жира, а он нагружает ослабленный орган, мешая улучшению его состояния.
Изначально лучше питаться кашами, которые готовятся на воде. Рекомендуется готовить овощные супы, добавляя к ним крупы. Не запрещается пить слабый чай, кисель, компот, сделанный из сухофруктов, употреблять варенье, сухари, постное печенье.
Готовя супы, не добавляйте в них пшеничные или кукурузные крупы, так как при реактивном панкреатите от них лучше отказаться.
Спустя 3 дня углеводной диеты, можно добавлять в рацион белковые продукты. Сюда можно отнести:
- супы, приготовленные из постного мяса (лучше его измельчить в блендере);
- котлеты, сделанные на пару (при этом используется нежирные сорта рыбы или постное мясо);
- запеканки из творога;
- омлет (он должен быть всмятку или сделанный на пару).

Для людей, у которых диагностировали панкреатит (включая реактивный), была создана диета № 5. Она подразумевает исключение из питания продуктов, негативно влияющих на работу поджелудочной. Сюда можно отнести:
- копчености;
- жирные и жареные блюда;
- свежеиспеченные хлебобулочные изделия;
- бобовые;
- грибы;
- кукурузу;
- спиртные напитки;
- острые приправы.
Человек должен получать много углеводов, белков и небольшое количество жиров. Если придерживаться простых правил питания, можно уменьшить активность поджелудочной железы, способствовать ее выздоровлению.
Продукты лучше варить, тушить, запекать или готовить их на пару. При любом виде панкреатита запрещается употреблять жареные блюда. Также не стоит есть очень холодную или горячую пищу.
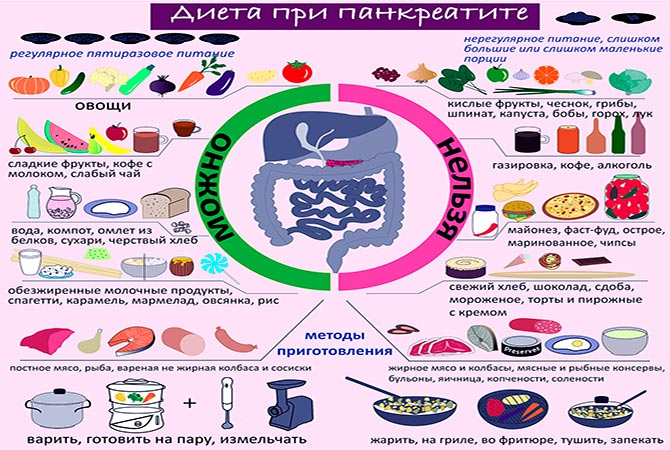
При панкреатите следует питаться дробно – должно быть около 5-6 приемов пищи в сутки. Но порции небольшие. Не стоит пересаливать блюда. Потребление соли и сахара снизить до минимума.
Ежедневно пить должное количество воды – как минимум 1,5-2 л в день.
Если был диагностирован реактивный панкреатит, важным этапом лечения является соблюдение диеты. Погрешности в питании могут привести к обострению болезни. Гастроэнтеролог и диетолог помогут сформировать подходящее меню, учитывая состояние поджелудочной железы, общего здоровья и наличие сопутствующих патологий.
Профилактика
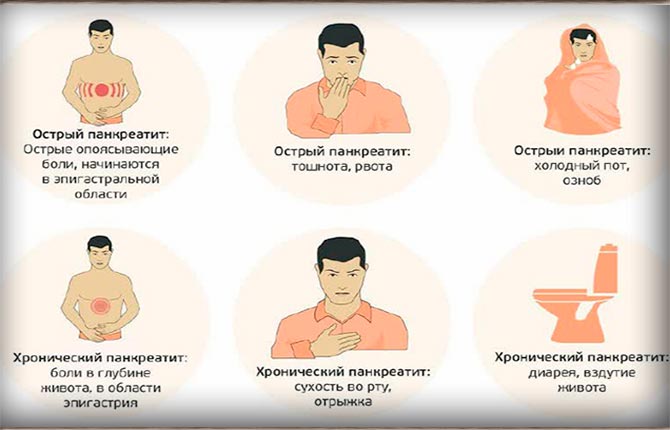
Лучше предотвратить развитие любой патологии, чем в дальнейшем заниматься лечением. Чтобы снизить риск возникновения реактивного панкреатита до минимума, следует вести здоровый образ жизни, правильно питаться, отказаться от алкогольных напитков и сигарет.
Часто с панкреатитом сталкиваются люди, у которых уже диагностированы нарушения работы ЖКТ. В таком случае стоит быть особенно осторожными, изучить правила профилактики.
Чтобы снизить вероятность развития реактивного панкреатита, следует придерживаться таких рекомендаций:
- Откажитесь от алкоголя. Злоупотребление спиртным разрушительно влияет на здоровье всех органов. Если вы не можете полностью исключить алкоголь, тогда постарайтесь максимально снизить его употребление.
- Бросьте курить. Как и алкоголь, никотин пагубно влияет на состояние всех органов, замедляя их работу, разрушая их ткани. Канцерогенные вещества приводят к повреждению клеток поджелудочной, что в итоге может спровоцировать реактивный панкреатит.
- Измените свое питание, откажитесь от употребления вредных продуктов (копченостей, фастфуда, жирных блюд и т. д.). Читайте состав товара перед покупкой, ведь в нем не должно содержаться ароматизаторов, красителей и других веществ, которые разрушают поджелудочную железу.
- Ведите здоровый образ жизни. Каждый день гуляйте на свежем воздухе, занимайтесь спортом, обеспечьте нормальный сон, оградите себя от стрессовых событий.
- Своевременно лечите любые патологии. Панкреатит может развиваться на фоне других болезней ЖКТ.

Если человек столкнулся с панкреатитом, ему также стоит соблюдать эти правила. Также нужно придерживаться особого питания, чтобы снизить нагрузку на воспаленный орган.
Какие осложнения могут быть
Если не лечить своевременно патологию, можно усугубить проблему. В поджелудочной железе начинаются необратимые процессы, что приведут к хроническому панкреатиту. В таком случае требуется регулярно придерживаться диеты, соблюдать рекомендации доктора, чтобы оградить себя от рецидива.
Панкреатит может привести к разрушению клеток, которые способствуют выработке ферментов, участвующих в пищеварении. В итоге будет развиваться недостаточность поджелудочной железы. Пища не будет нормально усваиваться. Придется регулярно принимать медикаменты.
Также есть клетки поджелудочной, которые отвечают за секрецию инсулина. Если произойдет их разрушение, человек столкнется с диабетом. Отсутствие должного лечения панкреатита может способствовать развитию рака ПЖ.
Бывают разные виды панкреатита. Но чтобы не пришлось заниматься лечением патологии, соблюдайте правила профилактики. Если, все же, появились симптомы заболевания, не медлите с походом к доктору. Своевременное и правильное лечение может избавить от ряда проблем и осложнений.
А как вы лечили реактивный панкреатит? Какие медикаменты вам назначили? Что помогало почувствовать облегчение? Поделитесь своей историей в комментариях. Задавайте волнующие вопросы. Добавляйте статью в закладки, чтобы следить за новостями, делитесь в социальных сетях.
Источники:
- https://medlineservice.ru/uslugi/gastroenterologiya/reaktivniy-pankreatit
- https://kreon.ru/poleznaya-informatsiya/reaktivnyy-pankreatit-u-vzroslykh-prichiny-simptomy-i-taktika-lecheniya-bolezni/
- https://oxford-med.com.ua/media-center/publikacii/otlichiya-reaktivnogo-i-khronicheskogo-pankreatita/
- https://surgery.fedorovmedcenter.ru/stati/pankreatit/reaktivnyy-pankreatit/
- https://openclinics.ru/bolezni/pankreatit/reaktivnyy-pankreatit/
- https://wer.ru/articles/pankreatit-simptomy-i-lechenie/
- https://medportal.ru/enc/gastroenterology/pancreas/dieta-pri-pankreatite/