Хронический гломерулонефрит: причины, симптомы, способы лечения
Хронический гломерулонефрит – поражение почечных клубочков. Заболевание имеет несколько типов. Они собраны в отдельные группы. Важна всесторонняя диагностика, на основе которой подбирается эффективная тактика лечения.
Особенности заболевания
Гломерулонефрит – аутоиммунный воспалительный процесс. Появившись в первый раз, заболевание прогрессирует. Суть происходящего состоит в том, что по кровеносной системе в почки поступают иммунные комплексы. Они откладываются в капиллярах клубочков, нарушая процесс кровообращения.
Под влиянием некоторых причин иммунные клетки повреждают гломерулы, вызывая их воспаление. В меньшей степени страдает интерстициальная ткань и почечные канальцы.
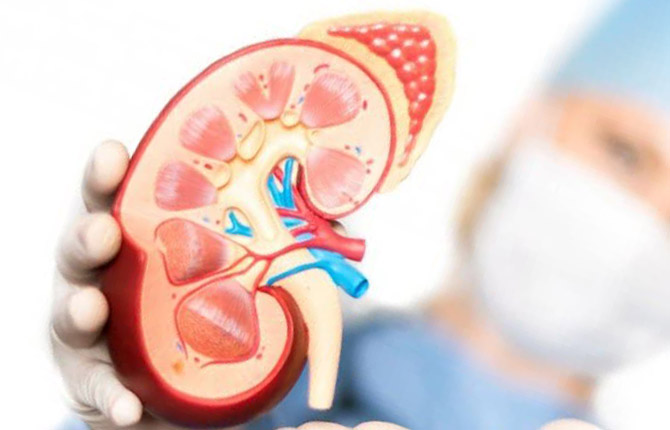
Это двусторонний диффузный процесс. Внутренняя поверхность органа становится плотной, покрывается рубцами. Почечная ткань замещается соединительной. Граница между корковым и мозговым веществом исчезает. Почка уменьшается в размере и сморщивается.
Нарушается проницаемость стенок сосудов. Формируются мелкие тромбы, закупоривающие просвет. Отмирают нефроны. Количество функционирующих клубочков снижается. Кровь и моча перестают полноценно фильтроваться. Нарушается выработка первичной урины. Происходит задержка жидкости, солей и продуктов распада.
Понятие хронический гломерулонефрит включает в себя несколько патологических состояний. Они отличаются по этиологии и патогенезу. Общим для них является поражение клубочкового аппарата. Первичная гломерулопатия может протекать как самостоятельное заболевание или быть симптомом некоторых системных заболеваний. Сопровождается деструктивными изменениями и воспалительным процессом. Это рано или поздно приводит к склерозу почки и ее недостаточности.
Заболевание может появляется в любом возрасте. Встречаемость патологии 1- 2% среди всех терапевтических болезней. Из них у 15% пациентов острый процесс переходит в хронический. Чаще это происходит у лиц от 20 до 40 лет.
Более подвержены прогрессированию болезни мужчины. Также она является основной причиной инвалидизации человека. У детей 3–7 лет, среди приобретенных патологий почек хронический гломерулонефрит стоит на втором месте после инфекции мочевыводящих путей.
Причины и возбудители
Хронический процесс развивается в результате не пролеченного первичного гломерулонефрита. Иногда он формируется без предварительного острого приступа.
Инфекционные факторы, которые способствуют появлению болезни:
- штаммы стрептококков, стафилококков, приводящие к нефриту;
- хронические гнойные процессы;
- персистирующие вирусы.
К гнойным инфекциям, способным вызвать хронический гломерулонефрит, относится фарингит, гайморит и тонзиллит, болезни полости рта (пародонтит и кариес). Заболевание женской половой системы – аднексит, а также холецистит также может стать триггером для развития патологии. Гломерулонефрит развивается у 3–5% детей после перенесенной скарлатины.
Что касается вирусов, то это «спящие» в организме человека клетки – герпес, аденовирус, цитомегаловирус. А также грипп, ОРВИ, ветряная оспа, краснуха и гепатит В.
Причины хронического гломерулонефрита, вызванного неинфекционными факторами, связаны с наследственностью. Все из-за присутствия генов, отвечающих за развитие особых белков клеток почечных клубочков.
Другие обстоятельства, приводящие к появлению болезни:
- врожденные аномалии;
- иммуновоспалительные болезни;
- аллергия на профилактические прививки;
- беспорядочный прием лекарственных препаратов;
- алкоголизм.
К иммуно-воспалительным болезням относят геморрагический васкулит, системную красную волчанку, ревматизм и септический эндокардит.
Вызывает гломерулонефрит любая вирусная или бактериальная инфекция – ВИЧ, болезнь Эпштейна-Барра. Свое влияние оказывают некоторые лекарственные препараты, новообразования разного генеза, нарушение метаболизма.
Среди внутренних факторов спровоцировать болезнь может разрушение канальцев, интерстициальной ткани. В результате возникает гиперфильтрация, артериальная и клубочковая гипертензия.
Физиологические причины, способствующие появлению хронического гломерулонефрита – это переохлаждение организма, сырость, которая приводит к снижению иммунитета, вызывает нарушение кровообращения, повышенные физические нагрузки.

Другие причины и симптомы хронического гломерулонефрита связаны с воздействием внешних факторов. Это интоксикация организма, вызванная органическими растворителями, ртутью, свинцом. Отрицательно на здоровье почек сказывается проведение лучевой и химиотерапии.
Классификация и стадии развития
В зависимости от этиологии и механизма развития, гломерулонефрит разделяют на инфекционно-иммунный и неинфекционно-иммунный. В соответствии с обнаруженными нарушениями на клеточном уровне в почках, различают следующие виды болезни:
- Минимальный, когда под микроскопом изменения практически не выявлены, но сливаются ножки висцеральных клеток, которые покрывают клубочковые капилляры.
- Фокально-сегментарный. Отмечается дистрофия петелек и склероз клубочков.
- Диффузный. Отличается быстрым ростом поврежденных клеток.
По скорости развития хронического гломерулонефрита различают:
- ускоренно прогрессирующий тип, который формируется в течении 2–5 лет;
- медленный – течение заболевания может растянуться на десятки лет.
В течении патологии различают стадию обострения и ремиссии.

В соответствии с клиническими симптомами, классификация гломерулонефрита имеет 5 разновидностей.
- Латентный или скрытый вид.
- Гематурический. Встречается у 4% пациентов.
- На гипертонический вид приходится около 15% случаев.
- Нефротический выявляется у 30%.
- Смешанный или нефротически-гипертонический.
Каждый вид протекает с периодической компенсацией и декомпенсацией азотовыделительной функции. Смешанная форма включает в себя нефротический и гипертонический тип.
Признаки заболевания
Острая форма гломерулонефрита характеризуется 3 основными симптомами – мочевой, отечный и гипертонический. В каждом случае их выраженность разная. Основные симптомы при хроническом гломерулонефрите могут видоизменяться в соответствии с формой и течением болезни:
- дискомфорт в поясничном отделе;
- снижение объема выделяемой урины;
- отеки;
- повышение АД;
- присоединение одышки;
- моча цвета мясных помоев;
- пена при мочеиспускании – признак наличия белка;
- анемия.
Латентная стадия наблюдается у 45% пациентов, чаще она слабо выражена. Течение болезни медленное. Без отеков и существенного изменения артериального давления.
Общий анализ мочи показывает немного повышенный уровень белка, лейкоцитов и эритроцитов. Уремия – задержка и отравление продуктами метаболизма, наступает на последней стадии.

Гематурическая форма говорит сама за себя – наблюдается покраснение мочи. В анализе увеличенное количество измененных эритроцитов. Возможно развитие анемии. Уремия появляется редко.
При нефротическом виде присутствуют стойкие отеки и высокое артериальное давление. Развивается водянка серозных полостей – это плеврит, асцит, гидроперикардит. Скудное количество выделяемой мочи. В анализе определяется повышенная плотность, белок в несколько раз превышает норму. В биохимии крови отмечается высокий уровень холестерина, а общий белок снижен.
Гипертоническое поражение почек отличается высоким АД, а состав мочи изменяется незначительно. Резкие перепады давления возникают часто, что вызывает нарушение функций сердца.
Комбинированная форма наиболее опасна. Сочетает в себе признаки 2 видов хронического гломерулонефрита. Отеки возникают на фоне высокого АД. В моче эритроциты и белок значительно превышают норму. Течение болезни тяжелое. Быстрое прогрессирование приводит к острой почечной недостаточности.
Развитие хронического гломерулонефрита проходит 3 стадии. Начальная или стадия компенсации не имеет признаков нарушения функций органа. Обращает на себя внимание небольшая отечность, артериальное давление незначительно повышено. Результат анализа показывает измененные эритроциты и следы белка.
Стадия декомпенсации отличается постепенным прогрессированием болезни. Работа почек снижена, есть симптомы хронической недостаточности. Ощущается головная боль, появляется тошнота, которая обычно заканчивается рвотой.
В крови аккумулируются азотистые соединения. В организме происходит задержка воды, изменяется баланс электролитов, нарушается гормональный фон. Значительно повышается АД.
Последняя стадия или уремия – наиболее тяжелая. Орган теряет возможность поддерживать состав крови в нормальном состоянии. Она перенасыщена токсическими соединениями – мочевиной, креатинином, остаточным азотом.
Присоединяются другие симптомы:
- слабость;
- головная боль;
- запах аммиака изо рта;
- суставные боли;
- сыпь на коже;
- спутанность сознания;
- возможна кома.
Все формы хронического гломерулонефрита периодически обостряются. Такие признаки напоминают острый период. В результате возникает почечная недостаточность, уремия. За 2–3 месяца функции почек снижаются на 50%.
Диагностика хронического гломерулонефрита
Основна диагностики – лабораторное исследование. На приеме изначально проводится сбор анамнеза, что особенно важно для постановки диагноза.
Лабораторные исследования включают в себя:
- клинический анализ мочи;
- определение состава крови – общий, биохимический, иммунологический;
- проба по Зимницкому для определения плотности мочи;
- вычисление скорости фильтрации.
По обнаруженному уровню белка устанавливают минимальную протеинурию, меньше 1 г белка в одной порции из суточного количества мочи, умеренная – 3 г, выраженная – более 3 г.
Проба по Нечипоренко определяет потери эритроцитов. Лейкоцитоз не считается показателем хронического гломерулонефрита. Он свидетельствует о присоединении патогенной микрофлоры, развитии инфекционного процесса.

Цилиндры в моче не должны присутствовать. Они формируются при оседании белка между почечными канальцами.
Данные анализа крови определяют уровень белка и его фракций, а также креатинина, липидов и мочевины, что важно при подсчете скорости фильтрации клубочков.
УЗИ выполняют вместе с доплерографическим исследованием сосудов. Оценивают общее состояние почек, мочевого пузыря, кровеносной системы. Определяют размер органа, его увеличение или уменьшение, истончение стенок, гиперэхогенность.
Пункционную биопсию проводят для забора биоматериала из пораженного органа, что дает возможность замедлить прогрессирование гломерулонефрита и определить подходящий план лечения. Манипуляцию выполняют при крайней необходимости. Забор биоматериала не делают в случае, если у пациента одна почка, при злокачественном течении АД, низкой свертываемости крови.
Диагноз хронический гломерулонефрит необходимо отграничить от таких заболеваний:
- воспаление почечных лоханок (пиелонефрит);
- камни в почках;
- нефротический синдром;
- поликистоз;
- амилоидоз;
- туберкулез почек;
- гипертония.
Для исключения урологических патологий проводят МРТ и КТ с контрастным веществом, экскреторную урографию, ренографию. Исследования позволяют определить степень изменения тканей, функциональную способность почек.
Диагностика некоторых форм хронического гломерулонефрита не может быть выполнена без биопсии. Анализ биоматериала позволяет верифицировать морфологический вариант заболевания почек. Процедуру выполняет нефролог или хирург в отделении стационара. Она продолжается 15–20 минут. У 5–10% пациентов возможно кровотечение. Другие осложнения возникают не часто.
Способы лечения
Полного излечения хронического гломерулонефрита добиться невозможно. Цели консервативной терапии – это подавление иммунных реакций, снижение прогрессирования, облегчение симптомов в острый период, предупреждение обострений, сохранение трудоспособности и улучшение качества жизни.
Поддерживающее лечение и контроль над функциями органа выполняют в условиях поликлиники. Подбор медикаментов, рекомендации по их применению, дозы и продолжительность курса определяет врач нефролог.

Терапия хронической формы гломерулонефрита комплексная. Чтобы не допустить осложнений, правила лечения следует неукоснительно соблюдать:
- Устранить очаг хронического воспалительного процесса, так как источник инфекции в организме повышает риск появления болезни. Следует пролечить гайморит, воспаленные миндалины. Удалить аденоиды и кариозные зубы.
- Снизить физическую активность вплоть до постельного режима. Вставать можно только в крайне необходимых случаях. При нагрузках ускоряется метаболизм, формируются токсические азотистые соединения, что отрицательно влияет на организм.
- При нарушении функций почек меняется электролитный баланс крови. Человек недополучает питательные вещества. Поэтому необходимо придерживаться диетического питания – стол №7. Это снижение соли, ограничение жидкости. Полезными будут продукты, содержащие калий и кальций, растительные жиры и сложные углеводы. Для улучшения вкуса еды применяют кислые соусы, небольшое количество пряных трав, лимонную кислоту. Во время обострения показана диета, включающая продукты, богатые углеводами. Рисовая каша, блюда из картофеля, овощи и фрукты, сладкие компоты. Из меню исключаются натрий содержащие продукты и белковая пища – наваристые супы и мясные соусы. А также крепко заваренный чай, кофе и какао. Можно употреблять отварное мясо и рыбу в ограниченном количестве.
При обострении комплексное лечение хронического гломерулонефрита проводят в специализированном стационаре. Медикаментозная терапия включает в себя следующие группы препаратов:
- Пациенту назначают стероидное средство преднизолон и цитостатический препарат Циклофосфамид (Хлорамбуцил, Циклоспорин).
- Нестероидные противовоспалительные препараты. Например, Ибупрофен подавляет иммунное повреждение почек, улучшается состояние органа.
- Лекарства, снижающие активность иммунных клеток. Иммуносупрессоры позитивно действуют на организм пациента с гломерулонефритом, приостанавливая процесс разрушения в клубочках.
- Антикоагулянты и антиагреганты разжижают кровь, препятствуют образованию тромбов. Это такие средства как Гепарин, Дипиридамол, Тиклопидин.
- Диуретики – Гипотиазид, Фуросемид, Урегит. Нарушение кровоснабжения вызывает скопление элементов крови в канальцах. Мочегонные препараты активизируют ток урины в нефронах.
- Лекарства, снижающие давление – Эналаприл, Каптоприл, Рамиприл. При почечной недостаточности в организме задерживается жидкость, появляются отеки. Уровень гормонов, вырабатываемых почками, снижается. Это приводит к повышению АД.
- При лечении обострений, связанных с инфицированием, используют антибиотики – Делагил, Хингамин. Курс длительный, до 8 месяцев. Также назначают средства на основе индолуксусной кислоты – Индометацин, Сулиндак, Этодолак.
Подобные схемы могут использоваться пациентом продолжительностью от полугода до 2 лет.
При нефротической форме важно ограничить употребление соли. Выпивать количество жидкости, рекомендованное доктором. Для лечения назначают кортикостероиды. Эти препараты способствуют переходу заболевания в более легкую стадию. Иногда приводят к ремиссии. Показана гормонотерапия по схеме.
На протяжении всего курса дозировка преднизолона постепенно увеличивается, затем снижается. Далее пациент год лечится циклами. С каждым курсом доза снижается.
Лечение стероидами сочетают с хлористым натрием и антибиотиками. Этот метод довольно эффективен для лечения стероидозависимой формы гломерулонефрита. Но прекращение использования подобной схемы вызывает обострение. Пациентам с патологией ЖКТ назначают цитостатики и иммунодепрессанты. Эти лекарства не настолько действенны, как стероиды. Поэтому для лечения составляют комбинированный протокол.
Новый способ консервативной терапии хронического гломерулонефрита основан на использовании моноклональных антител. Они останавливают иммунное воздействие, не имеют побочных явлений, как в случае с кортикостероидами и цитостатиками.
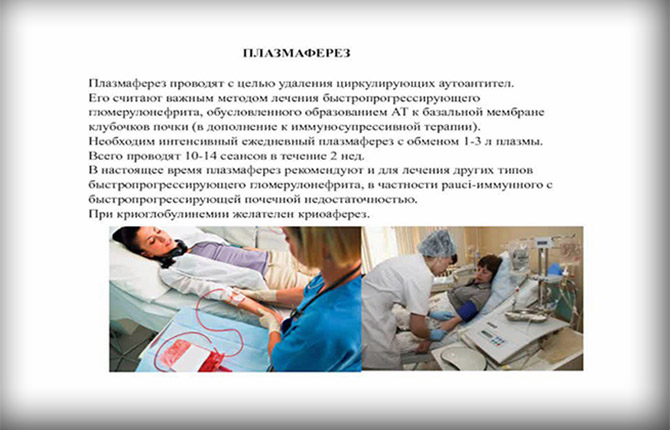
В некоторых ситуациях для лечения хронического гломерулонефрита применяют экстракорпоральное очищение крови – плазмаферез, гемосорбция, гемодиализ. С их помощью из организма быстро выводятся вредные продукты метаболизма.
Для хронического гломерулонефрита, устойчивого к стандартному лечению, применяют метод пульс-терапии. Это введение в организм высоких доз лекарства в течение короткого курса. Метод хорошо переносится пациентом. Эффективно останавливает обострение.
Лечение метилпреднизолоном длится 2–3 дня. С промежутком в 10 дней курс повторяют еще 4 раза. Циклофосфамид назначают однократно. Через каждые 4 недели прием повторяют от 6 до 14 раз.

После стационара пациенту прописано амбулаторное лечение. В него входит режим дня, правильное питание и поддерживающие медикаменты. Если появляется дестабилизация состояния, человека вновь направляют в больницу. Всем пациентам прописывают противорецидивные лекарства. Это снижает риск появления обострений.
Возможные осложнения
Без комплексного лечения любой вид гломерулонефрита приводит к хронической почечной недостаточности. Самой опасной является подострая форма заболевания, которая быстро прогрессирует.
Пациент может погибнуть от возникших осложнений – нефротический синдром, инсульт, отек легких, венозные тромбозы, критически малый объем циркулирующей крови. В 3–4 стадии хронического процесса смерть наступает от сердечно-сосудистых нарушений.
Предупреждение развития хронического гломерулонефрита заключается в соблюдении нехитрых правил:
- поддержание баланса жидкости;
- правильное питание;
- искоренение вредных привычек – курение, алкоголизм;
- регулирование артериального давления;
- предупреждение стрессов;
- недопущение переохлаждения и непосильных физических нагрузок.
Регулярные скрининги дают возможность определить функцию почек, при необходимости вовремя провести иммуносупрессивную терапию.
Оставьте свой комментарий, насколько сложным оказалось лечение в вашем случае. Поделитесь статьей в социальных сетях, закрепите ее в закладках.
Сохранение беременности возможно при некоторых формах гломерулонефритов с благоприятным течением в фазе стойкой ремиссии.
Абсолютным противопоказанием к беременности является активный процесс, частые рецидивы, стабильная артериальная гипертензия, снижение функции почек.
Увеличивается ли риск заболеть гломерулонефритом, если близкий родственник страдает данным заболеванием?
Да, существует вероятность повышенного риска иммунных нарушений при наличии в семье лиц, страдающих хроническим гломерулонефритом.
Ссылки на источники:
https://www.krasotaimedicina.ru/diseases/zabolevanija_urology/chronic-glomerulonephritis
https://www.krasotaimedicina.ru/diseases/zabolevanija_urology/glomerulonephritis
https://www.smclinic.ru/diseases/hronicheskiy-glomerulonefrit/
https://expert-clinica.ru/diseases/hronicheskiy-glomerulonefrit
https://www.medcentrservis.ru/disease/hronicheskiy-glomerulonefrit/
https://docs.google.com/document/d/1sZvEWda4zHF-YSOcB6AEjXYwQGO6KYEb26V6-OG8wu4/edit