Причины, симптомы и лечение острого панкреатита
Острый панкреатит — это воспаление поджелудочной железы, которое возникает из-за активации её ферментов до попадания в желудочно-кишечный тракт (код по МКБ-10: К86.8). По статистике, за год в мире это заболевание диагностируется у полумиллиарда человек, среди которых большинство – мужчины.
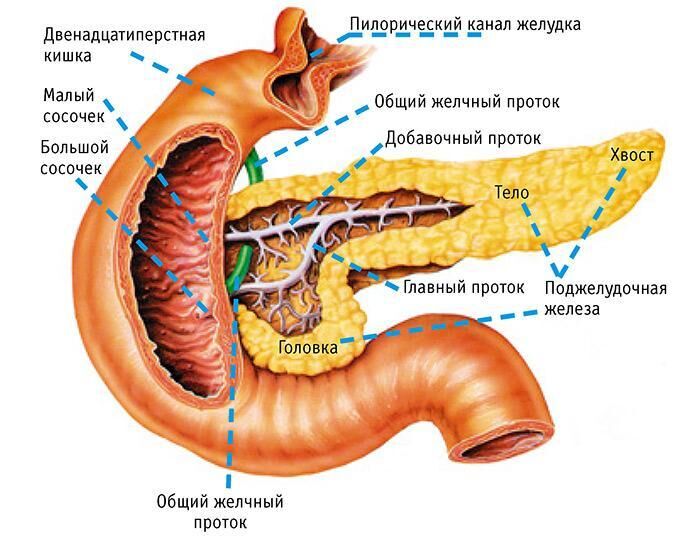
Проблема появляется, когда камень, киста или опухоль перекрывают движение пищеварительного сока в двенадцатипёрстную кишку. Ферменты скапливаются и начинают разъедать стенки органа, повреждая окружающие ткани и кровеносные сосуды.
Воспаление нарушает баланс биологически активных веществ в крови (гормонов, ферментов, витаминов, нуклеиновых кислот), что приводит к вторичным негативным последствиям для печени, почек, лёгких и сердца. В запущенных случаях этот процесс может привести к гибели больного.
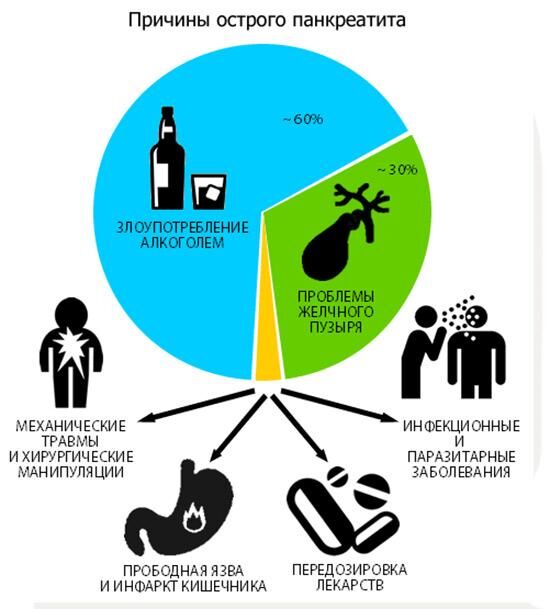
Основные причины заболевания:
- Патологии желудка и двенадцатипёрстной кишки, такие как гастрит или язва.
- Отравления алкоголем, продуктами питания и ядовитыми веществами. Способствуют возникновению патологии химические пищевые добавки, а также использование пестицидов в сельском хозяйстве.
- Нарушения кровообращения, вызванные гипертонией, диабетом, атеросклерозом и другими причинами.
- Переедание, особенно если пища жирная и приготовлена с помощью жарки. Такой рацион способствует выработке слишком большого количества пищеварительных ферментов.
- У женщин повышенный риск наблюдается во время беременности. Проблемы с циркуляцией крови в организме способствуют формированию воспаления.
- Употребление лекарственных препаратов, влияющих на работу поджелудочной железы. К ним относятся некоторые антибиотики, стероиды, ингибиторы холинэстеразы, мочегонные, иммуносупрессивные и противовоспалительные средства.
- Механические повреждения внутренних органов.
- Аллергические реакции.
- Инфекционные заболевания (ветрянка, свинка, гепатит, дизентерия, кишечный сепсис).
- Если патология выявлена у ребёнка – это следствие генетической предрасположенности. Во взрослом возрасте воспаление прогрессирует.
Отличие острой формы
Такой тип заболевания имеет явные симптомы и представляет угрозу для жизни больного, поэтому требует неотложной помощи. При устранении фактора, провоцирующего воспаление, патология перестаёт развиваться. Приступу предшествует отравление, травма или переедание.
Напротив, панкреатит хронического типа протекает медленно, чередуя периоды обострений и спадов, а его характерные признаки могут быть не выражены. Однако он сопровождается структурными изменениями ткани поджелудочной железы и при отсутствии лечения приводит к опасным последствиям.
Эти две формы воспаления взаимосвязаны, после приступа развивается хроническое течение патологии.
Симптомы острого панкреатита
Тревожные состояния, которые свидетельствуют о заболевании следующие:
- Сильнейшая режущая боль, иногда доводящая человека до потери сознания. Может колоть левое или правое подреберье, в зависимости от того, какой участок железы повреждён. Если воспаление захватило весь орган, боль становится опоясывающей.
- Высокая температура, повышенное или сниженное давление, общее недомогание.
- Кожа на лице меняет оттенок и каждый день тускнеет всё больше.
- Появляются синюшные пятна на пояснице из-за попадания крови из очага патологии в подкожную область.
- Тошнота, икота, отрыжка, вздутие живота, рвота желчью. Извержение содержимого желудка не приносит облегчения.
- На начальном этапе запор. Впоследствии он чередуется с диареей.
Диагностика заболевания
Для получения информации о причинах, локализации и течении патологии используются нижеприведённые методы:
- УЗИ – исследование брюшной полости с помощью ультразвуковых волн. Позволяет отслеживать изменения состояния внутренних органов.
- Компьютерная томография рациональна в сложных случаях, поскольку даёт целостную картину проблемной области.
- Гастродуоденоскопия – способ осмотра внутренних органов с помощью гибкой трубки, вставляющейся в рот пациента и проходящей через пищевод.
- Рентгенография эффективна для обнаружения патологических образований, инородных предметов, скоплений жидкости, газов и отходов жизнедеятельности.
- Пальпация – прощупывание области живота пальцами. В случае панкреатита определённые точки начинают болеть при надавливании.
- Анализы крови, мочи и кала помогают выявить проблему. Тревожные признаки: повышение концентрации лейкоцитов и глюкозы, увеличенное количество пищеварительных ферментов, присутствие диастазы в моче.
Лечение острого панкреатита
Первые действия во время приступа в домашних условиях следующие:
- Вызвать скорую помощь при любых подозрениях на острый панкреатит.
- Приложить холод к верхней части живота, желательно использовать не лёд, а наполненную водой грелку.
- Необходим отказ от принятия пищи на 3 суток. Выработка ферментов прекращается, благодаря чему воспаление становится слабее. И впоследствии голод является важной частью лечения.
- Обеспечить больному покой и постельный режим. К повреждённому органу поступает меньше крови, за счёт этого состояние улучшается.
Таблетки и лекарства
Медикаментозные препараты, эффективные при панкреатите и которые можно принять самостоятельно в домашних условиях следующие:
- Дротаверин, Спазмалгон, Но-шпа, Максиган. Всё это спазмалитики, помогающие справиться с болью, иногда они вводятся в виде инъекции. Любые другие лекарства принимаются только в соответствии с указаниями врача.
- Ранитидин и Фамотидин – средства, снижающие выработку ферментов.
- Цефотаксим, Амоксиклав, Абактал и Ванкоцин – антибиотики, которые помогут избежать осложнений.
- Креон 8000, Мезим, Панкреатин, Фестал – ферментные медикаменты для нормализации работы поджелудочной железы.
Применяются также седативные, гормональные, желчегонные, обволакивающие средства и антацидные препараты, которые нейтрализуют кислоту желудочного сока.
Хирургическое лечение
 При острой форме болезни пациенту нужен уход в стационарных условиях. Операция проводится в 8–10% случаев.
При острой форме болезни пациенту нужен уход в стационарных условиях. Операция проводится в 8–10% случаев.
Требуется вмешательство хирурга при следующих состояниях:
- Асептический перитонит, спровоцированный пищеварительными ферментами.
- Панкреонекроз, форма заболевания, при которой ткани поджелудочной железы отмирают.
- Если консервативное лечение в течение 3–4 суток не приводит к улучшениям.
- Когда заболевание сопровождается деструктивным холециститом, разрушением стенок желчного пузыря.
- При других типах осложнений (абсцесс сальниковой сумки, гнойный панкреатит, аррозивное кровотечение, обтурационная желтуха).
Если ситуация сложная, пациент помещается в палату интенсивной терапии, поскольку это единственный способ детально исследовать динамику кровообращения, и создать подходящую для лечения обстановку.
Во время операции используется лапароскопия, при которой брюшная полость накачивается углекислым газом. Этот малоинвазивный метод применяется для удаления скоплений жидкости, а также подготовки к обширным хирургическим вмешательствам.
Тип операции с разрезами в брюшной стенке называется лапаротомией. Она необходима в случаях гнойного осложнения панкреонекроза, кровотечения, отсутствии улучшения после лапароскопии.
Классификация операций в зависимости от срока:
- Ранние. Проводятся в первую неделю при осложнении перитонитом, холециститом, безуспешности медикаментозного лечения.
- Поздние. Срок их проведения может составлять до месяца после начала заболевания. Используются при некрозе тканей.
- Отложенные. Выполняются для предупреждения рецидивов в ситуации, когда симптомы временно не проявляются.
При перитоните используется лапароскопическое дренирование брюшной полости после хирургического вмешательства. Этот процесс позволяет организовать отток патогенной жидкости и введение препаратов в сосудистое русло, что обеспечивает подходящие условия для восстановления организма.
Послеоперационное лечение включает применение антибиотиков и противовоспалительных медикаменты. В некоторых случаях используется дегидратационная терапия, направленная на уменьшение количества жидкости в организме.
Народные средства
Из традиционных способов лечения и профилактики панкреатита к популярным относятся следующие:
- Настойка из амурской крифеи приводит в норму баланс кислот ЖКТ, ускоряет восстановительные процессы, улучшает общее самочувствие.
- Экстракт семян чёрного тмина разрушает клетки злокачественных образований, и таким образом, используется для профилактики рака.
- Квас из сыворотки и чистотела уничтожает бактерии, уменьшает боль, помогает тканям восстанавливаться.
- Сок из брюссельской капусты, моркови, листьев салата и стручковой фасоли улучшает секреторную функцию поджелудочной железы.
- Отвары и кисели из семян льна способствуют выведению токсинов из организма, а также обладают обволакивающим и очищающим эффектом. Однако требуется консультация врача, поскольку это средство нельзя употреблять людям с мочекаменной болезнью.
- Маточное молочко укрепляет и поддерживает иммунную систему, обладает общим оздоровительным действием.
- Порошок из гриба герициума используется против многих болезней, в том числе и органов желудочно-кишечного тракта. Значительно увеличивает эффективность химиотерапии.
Диета при остром панкреатите
В течение 2–3 суток после появления симптомов необходим полный отказ от пищи. Несколько раз в день можно выпивать стакан негазированной минеральной воды или отвара шиповника.
В последующий период нужно придерживаться диеты с минимальным количеством углеводов, жиров и грубой клетчатки. При этом рекомендуется употреблять много белка. Есть небольшими порциями по 5–6 раз в сутки. Хорошие результаты даёт приём витаминов групп A, B, D, E, K.
После прохождения пика болезни разрешены супы, нежирное мясо и рыба, творог, овощи, каши. Допускается употребление сахара, фруктовых соков, мёда, варенья. Из молочных продуктов полезны кефир и простокваша.
Нельзя есть более полугода жареные, соленые, копчёные и маринованные блюда, специи, сдобу, алкоголь. Рекомендуется раздельное питание. Одни и те же типы белков, жиров и углеводов проще усваиваются, а потому не провоцируют воспаление.
Возможные осложнения
При отсутствии своевременного лечения развиваются вторичные патологии:
- Образование ложной кисты, полости в паренхиме поджелудочной железы, заполненной панкреатической жидкостью и омертвевшей тканью.
- Абсцесс, при котором гной скапливается в больном органе или в окружающем его пространстве.
- Желудочные кровотечения и язвы, вызванные токсинами.
- При алкоголизме может наблюдаться интоксикационный психоз, который проявляется как вспышки возбуждения, потери контроля над собой, галлюцинации.
- Заболевания лёгких, например, плеврит или пневмония.
- Закупорка кровеносных сосудов продуктами распада.
- Панкреонекроз – омертвление тканей с возможным распространением инфекции. Смертельно опасное осложнение, приводящее к полному разрушению поджелудочной железы. Панкреонекроз не приговор, при своевременно проведённой операции человека в большинстве случаев удаётся спасти. Но исход в значительной степени зависит от площади распространения патологии.
- Печёночно-почечная недостаточность. Её симптомами являются повышение давления, уменьшение количества мочи, тахикардия, болезненная бледность.
Острый панкреатит может быть успешно вылечен, если вовремя обратиться за медицинской помощью. Как правило после лечения, изменение рациона, отказ от курения и алкоголя позволяют человеку жить комфортно.