Диета при ротавирусной инфекции
Ротавирусная инфекция – это разновидность острого инфекционного гастроэнтерита, возникающая в результате попадания в организм сферических вирусов, геном которых содержит двунитевые сегментированные рибонуклеиновые кислоты (ротавирусов). Заболевание начинается и протекает остро, с преимущественным поражением тонкого кишечника, а также антрального отдела желудка, поэтому преобладающими симптомами инфекции являются проявления гастроэнтерита: рвота, понос, гастро- и энтероспазмы.
Эффективной этиотропной терапии ротавирусного гастроэнтерита не существует, поэтому все лечебные мероприятия направлены на устранение интоксикационного синдрома, адекватную регидратацию, а также восстановление нарушенных функций мочевыделительной и сердечно-сосудистой системы. Диета при ротавирусной инфекции – важный элемент базисной терапии. Она необходима для снижения нагрузки на органы желудочно-кишечного тракта, заживления и регенерации поврежденной слизистой, а также восстановления всех физиологических функций желудка и кишечника.
Ротавирусный энтерит (гастроэнтерит)
Ротавирусная инфекция — разновидность острых вирусных энтеритов (гастроэнтеритов) и в МКБ-10 имеет код A08.0. Причиной ее развития является инфицирование вирусными агентами семейства Reoviridae (чаще всего – ротавирусом типа A), большая часть которых передается от больного человека или животного фекально-оральным путем. Заражение может произойти через грязные руки, предметы быта и личной гигиены, плохо обработанные поверхности. Массовые вспышки ротавирусного энтерита наблюдаются при попадании инфекции в водопроводную воду, а также в случае заражения кого-либо из членов коллектива (например, в детских садах).
Характерной особенностью данного типа инфекции является циклическое течение, для которого типичны три периода: инкубационный, острый и восстановительный. Длительность острого периода зависит от тяжести и может составлять от 3 до 7 дней, реже – около 10 дней. Клинически при ротавирусном заболевании на первый план выступают симптомы гастроэнтерита: многократный водянистый, кашицеобразный или глинистый стул, обильная рвота без тухлого запаха с примесью непереваренной пищи и большим количеством слизи, а также схваткообразные боли высокой интенсивности в подложечной и околопупочной области.
Клиническая картина объективно дополняется симптомами интоксикации (головная боль, фебрильная температура, озноб, лихорадка, отсутствие аппетита), потемнением мочи, осветлением кала; возможно появление кровянистого осадка в виде прожилок или хлопьев. Название «кишечный грипп» ротавирусный энтерит получил за характерные для гриппа респираторные симптомы: боль при глотании, першение в горле, насморк, кашель. Данные проявления обычно сохраняются на протяжении 1-3 дней с момента начала заболевания, затем проходят самостоятельно без какого-либо лечения.

Какое лечение назначается при ротавирусной инфекции
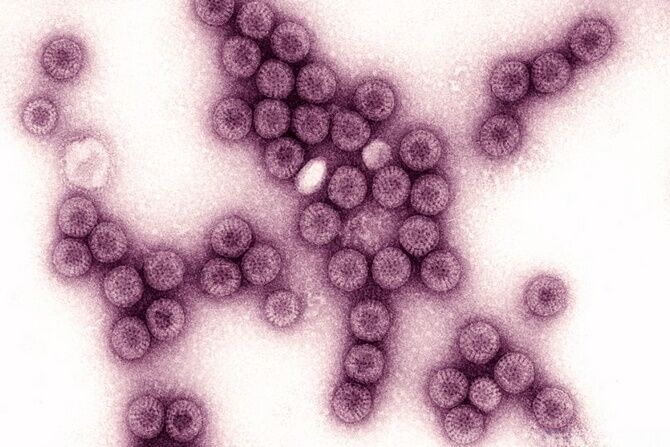
Специфической этиотропной терапии против ротавирусной инфекции не существует, поэтому основу лечения составляют меры по регидратации, диета, полупостельный режим с ограничением физических и эмоциональных нагрузок. Медикаментозная терапия при данном заболевании направлена на нормализацию температуры тела, восстановление водно-электролитного баланса, купирование гастроинтестинального и интоксикационного синдрома.
Стандартная схема лечения ротавирусного гастроэнтерита различной степени тяжести
Зачем нужна диета
Необходимость кратковременного (около 12 дней) соблюдения диеты связана с патогенетическими особенностями ротавирусного гастроэнтерита, в первую очередь, – с развитием транзиторной лактазной недостаточности. Лактаза – это фермент, который синтезируется эпителиальными клетками тонкого кишечника (энтероцитами) и участвует в гидролизе молочного сахара (лактозы).
В результате реплицирования ротавирусов в тонком кишечнике происходит повреждение и гибель энтероцитов, что приводит к недостаточной выработке лактазы и может спровоцировать рецидив острой клинической картины при употреблении молочных продуктов в данный период времени. По этой причине из рациона больного исключаются любые продукты, содержащие молочный сахар, до полного восстановления кишечного эпителия.
До завершения острого и восстановительного периода резко ограничивается и количество углеводов (особенно простых), что связано с особенностями течения заболевания, а именно:
- развитием синдрома глюкозно-галактозной мальабсорбции;
- индуцированием секреции кальций-зависимых хлоридных каналов;
- активированием секреторных рефлексов энтеральной нервной системы.
Включение в рацион продуктов, богатых сахарами, в течение острого периода ротавирусной инфекции, может привести к усилению симптомов острого энтерита (особенно диареи), ухудшению состояния больного и необходимости применения стационарных методов лечения.
Особенности питания при ротавирусе
Питание при ротавирусной инфекции мало отличается от особенностей диеты при других энтеритах инфекционной этиологии. При составлении подходящего меню необходимо учитывать не только возраст больного, но и его предпочтения, тяжесть заболевания, выраженность общеинтоксикационного и диарейного синдрома.
Общие правила
Независимо от возраста больного питание при заражении ротавирусами должно составляться с учетом общих правил и рекомендаций:
- При ротавирусных энтеритах голодание, которое назначается при острых воспалительных патологиях желудка и кишечника, не применяется.
- Принципы щажения должны соблюдаться умеренно. Не стоит давать больному пюреобразную пищу (за исключением картофельного пюре) до нормализации стула, так как это может усилить проявления диареи, гастро- и энтероспазмы.
- Прием пищи в острой фазе заболевания должен производиться не по времени, а в случае появления голода у больного, особенно это касается детей младшего возраста.
- Перед едой важно купировать рвотные позывы. Для этого за 20-30 минут до еды следует принять 10 мг домперидона (для детей можно использовать только в форме суспензии под торговым названием «Мотилиум»).
- Питьевой режим подбирается индивидуально с учетом показателей водно-электролитного обмена и тяжести состояния пациента.
Все блюда должны готовиться без добавления специй (соль можно не ограничивать в пределах физиологической нормы), приправ и пряностей. Предпочтительные методы тепловой обработки – тушение, отваривание, запекание в духовом шкафу без масла или на пару.
Для грудничков
Дети первого года жизни – единственная категория пациентов, для которых отсутствуют ограничения по употреблению молочных продуктов во время ротавирусной инфекции. Если ребенок находится на грудном вскармливании, рекомендуется продолжать кормлению по требованию с возможным сокращением интервала между кормлениями с целью профилактики обезвоживания.
Помимо этого также рекомендуется увеличить продолжительность самого кормления, а в промежутках между ними – давать ребенку оральные регидратационные средства (например, «Регидрон») или кипяченую воду. Это правило касается и детей младше шестимесячного возраста, которым, в соответствии с рекомендациями ВОЗ, не требуется дополнительное допаивание водой, так как обезвоживание – главная причина детской смертности от ротавирусной патологии.

Если ребенок получает адаптированные молочные смеси, следует продолжить кормление привычным питанием. В случае диагностированной лактазной недостаточности педиатр может временно назначить смеси с низким содержанием лактозы или безлактозные заменители грудного молока.
Детям, находящимся на искусственном или смешанном вскармливании, помимо основного питания необходимо давать дополнительное питье (солевые растворы, кипяченую воду, рисовый отвар), а также жидкие супы. По возрасту допустимо давать несладкий компот из сухофруктов. При наличии признаков обезвоживания (сухая кожа и губы, патологическая сонливость и вялость, отсутствие мочеиспускания в течение 4-6 часов) в первые 4 часа с момента появления симптомов инфекции, кормления отменяются, и проводится интенсивная регидратационная терапия.
Общие правила питания для детей первого года жизни:
- Отказ от кормления грудным молоком или искусственной молочной смесью не требуется.
- Обязательны меры дополнительной регидратации (допаивание) при любом типе вскармливания.
- После каждого жидкого стула ребенок должен получать около 50-70 мл жидкости.
- При выраженных симптомах лактазного дефицита возможно назначение заместительной терапии ферментативными препаратами, содержащими лактазу.
Важно! Если состояние младенца ухудшается, например, появилась лихорадка, ребенок не может опорожнять мочевой пузырь или сосать грудь, необходимо немедленно обратиться за медицинской помощью. Обезвоживание при ротавирусной инфекции – причина 36,5% случаев младенческой смерти от инфекционных заболеваний.
Для остальных пациентов
Питание старше 1 года и взрослых организуется в соответствии с общими рекомендациями по питанию больных с данным заболеванием.

Какие продукты необходимо исключить из рациона
При ротавирусном энтерите из рациона необходимо исключить следующие продукты и напитки:
- кондитерские изделия и продукты с добавлением сахара (включая фруктовые соки и пюре);
- кондитерские изделия с жировыми прослойками (вафли, торты, пирожные, пропитанные бисквиты);
- газированные напитки;
- напитки и продукты, содержащие большое количество кофеина (чай, кофе, шоколад, какао);
- мандарины, грейпфруты, апельсины, лимоны и другие цитрусовые плоды;
- специи, приправы и пряности;
- копченое мясо;
- свиное сало;
- маргарин;
- блюда с добавлением желатина, например, холодец, студень, желе (могут усилить симптомы диареи).
Также до полного выздоровления (а в нескольких случаях – и в течение нескольких недель после болезни) исключаются все продукты на основе коровьего или козьего молока, кисломолочные продукты, сыры, творог. Их необходимо потихоньку включать в меню, начиная с десятого дня с момента начала заболевания, при условии нормализации стула и полного исчезновения диспепсических симптомов.
Продолжительность диеты – около 9-12 дней. При выраженном дефиците лактазы безмолочная диета может быть рекомендована до полного восстановления эпителиальных клеток кишечника, то есть, в течение 3-4 недель.
Обратите внимание! Диета в любом возрасте должна сопровождаться полупостельным режимом (особенно это касается детей дошкольного возраста), а также отказом от употребления любых веществ, способных вызвать интоксикацию организма: табака, этилового спирта и т. д.
Что можно включить в меню: список продуктов
Разнообразное и полноценное питание в период ротавирусной инфекции очень важно для профилактики авитаминоза и различных функциональных расстройств, связанных с нехваткой полезных и питательных элементов. Кроме того, это одна из мер профилактики дегидратации, поэтому совсем отказываться от еды во время острого и восстановительного периода не нужно.
Примерный рацион при данном заболевании может состоять из следующих блюд и продуктов:
- безмолочные каши из пропаренной крупы, рассыпчатые каши;
- картофельное пюре без молока;
- спелые фрукты, например, бананы, зрелые груши (плоды с жесткой мякотью допустимо запекать в духовке без меда, сахарной пудры и сахара);
- супы на слабом бульоне, овощные супы;
- тушеные овощи, овощные запеканки (исключение составляют овощи, содержащие большое количество жгучих веществ или пуринов: редис, лук, репа, редька, чеснок, свежие огурцы);
- сухое печенье или галеты;
- пшеничные сухари и пшеничный хлеб;
- отварное и измельченное нежирное мясо или рыба.

В качестве напитков отлично подойдут компоты и морсы без добавления сахара, травяные чаи, рисовый отвар (обладает противодиарейным действием и восстанавливает объем потерянной жидкости).
Статья по теме: Народные средства от поноса
Примерные варианты меню
Ниже предложены несколько возможных вариантов питания при ротавирусной инфекции, которые можно незначительно корректировать с учетом предпочтений.
Первый вариант
- Завтрак: каша гречневая рассыпчатая, белый хлеб со сливочным маслом, чай из ромашки.
- Поздний завтрак: один банан, несколько галет.
- Обед: овощной суп с куриными фрикадельками, рисовая запеканка, компот.
- Перекус: паровые куриные биточки, немного сухариков.
- Ужин: картофельное пюре с отварной треской и мелко порубленной зеленью, чай из ромашки.
- Перед сном: немного рисового отвара.
Второй вариант
- Завтрак: каша рисовая, бутерброд с нежирным паштетом из индейки, чай из мелиссы.
- Поздний завтрак: запеченное яблоко без меда и сахара, 2-3 сухарика.
- Обед: рыбный суп, яичная лапша с тефтелями из говядины и томатной подливой, ягодный морс (рекомендуется подавать слабый морс).
- Перекус: тост с томлеными овощами и куриным мясом.
- Ужин: отварная греча, котлета из рубленой курицы.
- Перед сном: немного рисового отвара.
Третий вариант
- Завтрак: запеканка из баклажанов с небольшим количеством твердого сыра и томлеными томатами, хлеб с маслом, чай.
- Поздний завтрак: сухое печенье (например, печенье «Мария»), фруктовый пудинг.
- Обед: суп-пюре из моркови, тыквы и цветной капусты с мясными клецками, отварной картофель с мясной подливой, компот.
- Перекус: рисовые биточки.
- Ужин: макароны и гуляш из куриной грудки, чай.
Начиная с 5-7 дня, данный рацион можно понемногу расширять, включая в него различные фрукты и небольшое количество продуктов с добавлением сахара (немного пастилы, зефира). Молочные продукты следует постепенно добавлять к основному меню примерно на 10-11 день, начиная со 100 мл кефира или 100 г творога в сутки.
Ротавирусная инфекция – острое и достаточно тяжелое инфекционное заболевание, опасное своими осложнениями. Лечение ротавирусного гастроэнтерита сводится к устранению болезненных симптомов, восстановлению водно-солевого баланса и восстановлению нарушенных функций других органов и систем, в первую очередь, сердца и почек. Диета при ротавирусном заболевании является важным и обязательным элементом комплексного лечения. Ее продолжительность обычно составляет около 10 дней, но в некоторых случаях (например, при тяжелых формах лактазной недостаточности) врач может назначить лечебный рацион на срок до 3-4 недель.
Читайте также: Восстановление микрофлоры кишечника